Cela commence par un tweet, cette fois ci- de @docdu16 qui me donne une forte envie de lire The Role of Medicine: Dream, Mirage or Nemesis de Thomas McKeown (1976). Étant donné son titre et le démarrage au 1er décembre prochain de mon DIU de reconversion à la médecine générale, inutile de vous dire que le sujet me happe. Et progressivement m’éclaire. Au point que je ne puis que recommander à tout médecin généraliste ou étudiant en médecine qui se pose des questions existentielles (ce qui devrait logiquement représenter 100% des populations concernées…) la lecture de cet ouvrage – que l’on peut télécharger ici gratuitement. En attendant je vous en livre un résumé subjectif en français. Entre guillemets des extraits traduits par ma pomme.
1- Les facteurs environnementaux sont les déterminants les plus importants de la santé
L’approche de la médecine est essentiellement mécaniste : « Il est supposé que le corps peut être regardé comme une machine dont la protection contre les maladies et ses effets dépend avant tout d’une intervention interne. »
Or cette approche mécaniste est battue en brèche par l’étude historique de l’amélioration de la santé en Grande-Bretagne : « (du milieu du 18ème siècle au milieu du 20ème) l’avance dans la santé ne fut pas liée aux interventions dans le fonctionnement de la machine mais à l’amélioration des conditions dans lesquelles elle opérait. »
Et donc : « Sous des conditions favorables, la grande majorité des gens nés vivants restent en bonne santé. Bien que les influences post-natales (les conditions dans lesquelles opère la machine) soient de type très varié, il est suggéré que c’est à partir de leur identification et de leur contrôle que les espoirs pour la solution des problèmes des maladies courantes se place. Cette approche peut être couronné de succès même si on n’en connait pas les mécanismes ».
Sur le rôle négligeable de la médecine mécaniste au plan historique par rapport aux facteurs environnementaux, l’exemple de la diminution considérable de la mortalité liée à la tuberculose est frappant : la baisse de mortalité date de bien avant l’arrivée de la vaccination par le BCG ou de la streptomycine. Ce n’est pas la partie mécaniste de la médecine qui a permis cette amélioration mais bien les facteurs environnementaux, c’est-à-dire les conditions dans lesquelles opère la machine humaine,
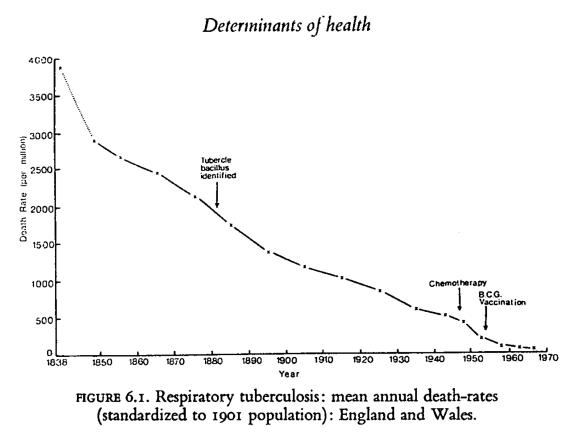
Je vous passe la discussion sur la recherche des facteurs environnementaux ayant entraîné cette baisse : les historiens ont beaucoup travaillé après McKeown et ont invalidé sa thèse que l’amélioration de l’alimentation était le principal facteur explicatif. Les déterminants ont en fait été multiples, (meilleure alimentation bien sûr mais aussi meilleure hygiène, eau potable, lait stérilisé, baisse de la contamination par baisse de la prévalence, évolution de la pathogénicité du BK, etc.) y compris des évolutions dans l’approche diagnostique et sans que l’on retrouve un facteur dominant clair.
Mais il y a consensus sur un point capital : ce sont bien les conditions dans lesquelles opère la machine humaine qui ont changé et amené une baisse considérable de la morbi-mortalité sur cette période et pas l’approche mécaniste de la médecine (1).
Partant de là, la vision de McKeown est que malgré les progrès de la médecine mécaniste, ces facteurs environnementaux généraux et comportementaux resteront prédominant pour déterminer l’état de santé des gens. Même si ces facteurs évoluent.
« Le principal changement est que, dans les pays développés, les influences comportementales sont désormais plus importantes que les influences environnementales (avec notamment la diminution des infections). Et les maladies déterminées par le comportement humain ne peuvent être contrôlées que par la modification de ce dernier ».
Et sa conclusion, sur l’importance des facteurs environnementaux : « Ceux suffisamment chanceux pour être nés sans problème congénital significatif ni handicap resteront en bonne santé si trois conditions sont réunies : ils doivent être correctement nourris; ils doivent être protégés d’un vaste panel de risques environnementaux; ils ne doivent pas s’éloigner trop des schémas de comportement personnel selon lesquels l’Homme a évolué, par exemple en fumant, en mangeant trop ou en ayant une vie sédentaire. La contribution qui peut être attendue des mesures de soins médical personnel à la prévention des maladies et au décès prématuré figurent en troisième place par rapport à ces influences prédominantes de l’environnement et du comportement. »
Et il enfonce le clou :
« L’objectif d’une santé améliorée est largement illusoire puisqu’avec les changements des conditions de vie on doit s’attendre à voir les problèmes de santé changer mais pas disparaître ». Au moment où l’on prête à l’épidémie d’obésité la responsabilité de 3,3 millions de morts par an dans le monde (2) on reste impressionné par sa vision.
Quel rôle pour les médecins sur les facteurs environnementaux et comportementaux ?
« Il est supposé que nous sommes malades en remis en bonne santé alors qu’il est plus réaliste de dire que nous sommes en bonne santé et sommes rendus malades. Peu de personnes pensent qu’elles portent elles-mêmes une énorme responsabilité pour leur propre santé et les ressources considérables mises en œuvre par les pays développés pour la santé visent essentiellement à traiter les maladies et, dans une moindre mesure, à les prévenir individuellement par la vaccination. »
« Primo, comme les médecins sont plus concernés que tout autre groupe professionnel par la santé humaine, il devraient faire leur affaire de savoir et de faire savoir l’importance relative des influences majeures sur la santé. »
« Secundo, la contribution médicale aux champs de la nutrition et de la santé environnementale, dans lequel les mesures sont pour l’essentiel non personnelles, devrait se situer dans les mains de spécialistes qui devraient être formés à ce sujet. »
« Tertio, la responsabilité qui retombe sur les médecins qui s’occupent de soins personnels est celle d’influencer le comportement de leurs patients pour leur santé. Ayant bien assimilé les déterminants de la santé, le médecin peut se dire avec beaucoup de justesse : en poursuivant l’objectif essentiel qui est de prévenir la maladie et la mort prématurée, je peux souvent faire plus pour mes patients, particulièrement pour les jeunes, en les persuadant de modifier leurs habitudes qu’avec quelque médication que je puisse offrir. »
Ce qui n’est pas forcément simple :
« Nos habitudes commencent communément par des plaisirs dont nous n’avons aucun besoin et se terminent en besoins qui n’apportent plus aucun plaisir. »
2 – l’importance croissante des soins d’accompagnement
La deuxième observation essentielle de McKeown est celle de l’importance de plus en plus énorme, en 1976, des problèmes médicaux liés à l’âge, problèmes qui sont d’une nature spécifique.
« Il y a clairement un champ considérable pour la prévention des maladies du dernier type (bronchite chronique, maladie coronarienne, certains cancers) et pour leur correction ou leur guérison par des traitements médicaux. Mais quoiqu’il en soit, on ne peut pas s’attendre à ce que l’augmentation de l’espérance de vie soit importante et les personnes âgées qui survivront au traitement (d’un cancer ou d’une maladie cardiaque par exemple) ne seront pas en général remis en pleine santé. De ce fait, une proportion large et croissante du travail médical pour les personnes âgées consistera en des soins prolongés à des patients diminués au plan intellectuel et/ou physique ».
Autrement dit :
« Le diagnostic d’un cancer incurable est nécessaire, mais cela ne satisfait qu’une quantité très restreinte des besoins du patient pour les mois ou les années qui vont suivre. Et bien que la plupart des gens finissent leur vie sans période d’incapacité, nombreux sont ceux qui apprécient l’attention médicale dans cette dernière phase. Et particulièrement leurs proches. »
« Les médecin doivent considérer que les soins prolongés et terminaux sont une partie aussi importante et gratifiante de leur activité qui ne devrait pas être transmise à d’autres personnes ou institutions. Pour les patients et leur proches, la contribution médicale à la fin de la vie est aussi significative que les tentatives faites à un stade plus précoce pour la protéger ou la prolonger. »
3 – Conclusion
« Dans le sens le plus large, le rôle médical se situe dans 3 secteurs : la prévention des maladies au travers de mesures personnelles et non personnelles; le soins aux malades avec les investigations et les traitements; et le soins aux malades qui ne requièrent pas d’intervention complexe. L’intérêt médical se concentre sur le deuxième secteur et dans une moindre mesure sur la prévention par immunisation. Les deux autres secteurs sont relativement négligés. »
« Le déterminant immédiat de l’intérêt traditionnel est la demande aigüe de soins du patient et le souhait du médecin d’y répondre. Mais cette approche repose sur un modèle conceptuel dont le fondement est que la santé dépend principalement de l’intervention personnelle basée sur la compréhension de la structure et du fonctionnement du corps et du mécanisme des maladies. Ce concept n’est pas en accord avec l’expérience passée et l’examen des déterminants de la santé humaine suggère que le même genre d’influence risque d’exister dans le futur avec, dans les pays développés, une prédominance des facteurs comportementaux. »
J’ai mis en référence un article du Lancet (2) sur une vaste étude des causes de maladies au sens McKeownien du terme si je puis l’exprimer ainsi. J’y reviendrai sans doute dans un prochain billet. Mais la lecture de cet article et notamment celle des tableaux 3 et 4 montre que la vision de McKeown sur les déterminants environnementaux et comportementaux dans la santé est complètement visionnaire.
Et pour synthétiser :
« Ce dont il y a besoin est un ajustement de l’équilibre de l’intérêt et des ressources entre les 3 domaines de services vus plus haut. Il est essentiel de donner suffisamment d’attention aux influences personnelles et non personnelles qui sont les déterminants majeurs de la santé : à la nourriture et à l’environnement qui devraient être le fait de spécialistes et au comportement personnel qui devrait concerner tous les médecins praticiens. Dans le domaine du soin personnel, la réalisation du diagnostic et du traitement des situations aiguës ne devraient être regardés que comme le commencement d’une responsabilité qui continuera aussi longtemps que le patient ne sera pas bien. Et les distinctions arbitraires entre différents types de patients (aigu, chronique, mental, subnormal, etc.) devraient disparaître. »
Le rôle de la médecine peut in fine se concevoir comme ceci : « nous assister à venir au monde en sécurité et à le quitter confortablement et, pendant la vie, protéger les bien-portants et soigner les malades et les invalides. »
La controverse au sujet des travaux de McKeown ne retire rien à sa clairvoyance sur l’évolution de la santé et de la médecine ni à son humanisme profond.
1 – The McKeown Thesis: A Historical Controversy and Its Enduring Influence. Am J Public Health
2 – A comparative risk assessment of burden of disease and injury attributable to 67 risk factors and risk factor clusters in 21 regions, 1990—2010: a systematic analysis for the Global Burden of Disease Study 2010 – The Lancet

Merci pour cet article passionnant ! 1976… nous sommes en 2015, c’est effrayant.
Moralité : A quoi sert la médecine ? A engraisser BigPharma grâce à des médecins qui méconnaissent pour la plupart ce que tu as traduit dans ce post, et sont peu conscients d’être les commerciaux de tout ce business. Aux USA, 1,6 % des dépenses de santé sont affectés aux facteurs environnementaux contre 90 % au système de soins…
J’aimeJ’aime
… Et merci pour le compliment. J’ai été scotché par le bouquin qui est d’une lucidité et d’une clarté remarquables. Je découvre chaque jour un peu plus à quel point les choses fonctionnent à l’envers et, au contact des jeunes IMG, à quel point le formatage démarre à l’université. Outre Big Pharma qui est un Big Big problème, j’ai l’impression que le boulot de préparation des ECN est si difficile qu’il ne laisse plus de place ni au recul ni au regard critique.
J’aimeJ’aime
En tant qu’interne en médecine, je suis ravi de découvrir cette approche de la santé qui me convainc bien plus facilement que l’approche ECN-like!
Merci pour m’avoir réconcilié avec mon futur métier! et pour m’avoir préparé un beau programme de lecture! ;D
J’aimeJ’aime
L’ouvrage de McKeown mérite d’être lu, il est remarquablement écrit et limpide. Ravi de vous l’avoir fait découvrir.
J’aimeJ’aime
Merci beaucoup pour ce billet, que je découvre tardivement, et le gros effort de vulgarisation fait, ça m’a permis de découvrir cet auteur, dont je lis le nom depuis un moment sur d’autres blogs de médecins.
Mais .. car il y en un gros. Mais donc à mon avis (de patient, je ne suis ni scientifique ni médecin), si des médecins et des scientifiques du domaine médical ne voient pas ce qui me paraît être une évidence (le rôle de l’environnement), c’est peut être qu’il y aussi une démission, par incompréhension, de ce ce côté environnemental au sens large.
Parmi les médecins, même les plus ouverts qui lisent votre blog, combien sont prêts à étudier l’hypothèse de changements d’alimentation curatifs, y compris pour des maladies graves, mais aussi bénignes. j’ai bien écrit curatifs, pas préventifs. « Oui mais les études randomisées en double aveugle ne sont pas disponibles ». disent certains. Bien sûr. Mais amusez vous à en lancer une, d’étude clinique, basée sur un changement alimentaire, qui vous paraisse à la fois valable scientifiquement, et applicable rapidement, vous pourrez voir que c’est quasi mission impossible de trouver des financements dans ce domaine. Pas de nom de méthode ici, mon but n’est pas le prosélytisme.
Quand une méthode de ce type donne, entres autres exemples, plus de 70 % de réussite chez des asthmatiques qui s’expriment sur ce sujet (très nette diminution de la durée et de la fréquence des crises, et de la nécessité associée de prise de médicament, jusqu’à la disparition des symptômes dans quelques cas, le tout sur des bases alimentaires, considérées à ce jour comme empiriques car non passées par le filtre EBM), et qu’il n’y a aucun effort de recherche en ce sens, y compris en cabinet médical (c’est facile de proposer un changement alimentaire, même drastique, pas à tout le monde, ok, mais à des patients motivés et demandeurs de solutions efficaces ; et cela même s’il n’y a aucune recommandation officielle en ce sens), cela montre que, quelles que soient les solutions séduisantes intellectuellement adoptées en médecine (EBM, etc.) il reste d’énormes paradigmes à faire sauter, y compris je pense chez des médecins adeptes de ce Mac Keown ou d’autres approches similaires.
Le rôle, actif, de l’environnement en est un majeur, et pas seulement en infectiologie ou pour les maladies cardiovasculaires (où c’est déjà loin d’être suffisamment pris en compte, les patients après avc ou im laissés en sortie d’hôpital en ignorance totale par rapport à une activité physique existent encore). ce que je veux dire, c’est qu’il est très bien que ce genre de lecture permettre de prendre du recul avec les côtés scientistes, triomphateurs de façon abusive, financiers de plusieurs branches de la médecine actuelle, mais que toutes ces approches auront encore de beaux jours devant elles tant que ces aspects environnementaux, et je crois que la nourriture en est un des principaux, n’auront pas été pris à bras le corps par les médecins et les scientifiques en activité. J’ai été un peu long, j’espère être lisible : bougez vous ! Que vous soyez spécialiste ou mg. Ou chercheur. Les données existent. Les patients avec des reculs énormes aussi.
Très cordialement
J’aimeJ’aime
Merci pour ce long commentaire. Je ferai deux remarques : 1/ les études montrant le lien entre un mode alimentaire et une co séquence physiologique bénéfique sont quasi impossible à réaliser. Ce n’est pas qu’une question de moyens 2/ L diminution voire la suppression des comportements alimentaires à risque déjà bien connus (malbouffe, grignotage, boissons sucrées, alcool, viande…) aurait des conséquences positives énormes sur la santé. Le médecin peut aider mais c’est une affaire avant tout économique et politique.
J’aimeJ’aime
Bonjour, promis, après celui-ci, j’arrête mes longs textes, je ne sais pas faire court. En fait les études interventionnelles alimentation / santé ont déjà été faites, mais dans un cadre particulier : étude de Lyon par ex sur maladies cardiovasculaires et diète méditerranéenne appauvrie (par rapport à une alimentation standard) en omégas 6 et riche en omégas 3 (idem). Le fait qu’elle ait eu du mal à être prise en compte parfois a pu être lié à ce côté global (pas qu’un seul nutriment, mais plusieurs modifiés), ce qui n’empêche pas que des résultats nets aient été observés, avec une nette baisse de la mortalité. Et qu’elle corresponde aux données épidémiologiques disponibles. C’est difficilement reproductible si on ne s’intéresse qu’à un élément (ex : omégas 3, qui plus est pour des patients sous statines, comme le sont beaucoup de patients sujets de ces recherches, statines qui perturbent le métabolisme des acides gras en général). D’autres modalités d’études existent : « rechallenge test » par exemple : c’est à peu près sur ces bases qu’avait été menée une très intéressante étude, de mémoire (pas les références sous les yeux) par un chercheur nommé je crois Darlington, il y a qq décennies, sur des patients avec polyarthrite rhumatoïde. Tout ça pour dire que même si c’est plus complexe que pour une molécule A ou B, c’est faisable. Et surtout, les résultats peuvent être observés assez rapidement dans un délai d’étude clinique classique (4 à 5 ans). Et, expérience perso et me semble t il largement répétée, avec moins d’intervention du phénomène de régression linéaire qui tend à égaliser à terme deux groupes dans une étude clinique (et qui fait qu’une étude clinique peut être regardée avec méfiance si ce phénomène n’est pas évoqué). Bref, les résultats peuvent être spectaculairement + démonstratifs que dans une grande partie des études randomisées double aveugle publiées. Le double aveugle n’est bien sûr pas possible en alimentation, quand on étudie l’ensemble de l’alimentation, mais des moyens assez simples permettent de rendre tout de même les résultats significatifs, et surtout, applicables dès validation au quotidien en consultations médicales.
La correction des facteurs alimentaires qui vont de travers et que vous citez malbouffe, etc. est bien sûr un pas intéressant, mais même si ça concerne bcp trop de monde et que ça demande bcp d’efforts (demander par ex. à une personne qui se nourrit depuis des années de pizzas charcuteries fromages de diminuer son sel et de prendre + de légumes n’est pas évident) mais en termes biologiques, ça ne représente qu’une infime fraction des maladies potentiellement en lien lien avec l’alimentation. Le lien entre une sclérodermie systémique (hormis les cas liés aux polluants, à la poussière de silice, etc.), un asthme (hors manifestations allergiques), une arthrose, un behcet, et l’alimentation sont moins évidents et moins intuitifs que pour une maladie de Chron ou une dermatite, mais tant que ce paradigme (au sens où le définissait Thomas Kuhn) puissant en médecine, qu’un changement alimentaire ne peut être curatif, est présent, ce sont des études qui ne seront malheureusement jamais faites. Parmi les médecins que j’ai vus me déclarer d’accord avec ces approches alimentation/santé, j’ai vu à mon étonnement plusieurs fois des médecins du travail : la raison était simple me disait une d’entre elles, ils voient des patients pendant des années et des années, y compris ceux qui vont bien malgré telle ou telle maladie, et qui donc passent très peu chez leur médecin, généraliste ou spécialiste, habituel. Ils ont tôt fait d’associer ça à tel ou tel mode de vie, et de faire les recoupements.
Bref, et encore promis, j’arrête ici (sauf réponses courtes si vs le souhaitez) car sinon ce serait quasi du trolling, c’est d’abord et avant tout aux médecins, encore plus généralistes, de faire ce travail sur eux mêmes sur ces questions là, je crois que ce sont eux qui ont la meilleure distance pour le faire. Les politiques, les vendeurs de ceci ou de cela, ont beau jeu de ne pas prendre de décisions plus fermes, tant que la sphère médicale ne se saisit pas plus de ces questions.
Encore merci pr la qualité de vos différents textes, j’en ai découvert d’autres entre temps.
J’aimeJ’aime